El sistema renina–angiotensina–aldosterona (RAAS)
El sistema renina – angiotensina – aldosterona (abreviado RAAS, por sus siglas en inglés) es un mecanismo crítico encargado de la regulación del volumen sanguíneo y la resistencia del sistema vascular.
Está compuesto de tres elementos principales: la renina, la angiostensina II y la aldosterona. Estos actúan como un mecanismo para elevar la presión arterial de manera prolongada en situaciones de presiones bajas. Esto lo logra gracias al aumento de la reabsorción de sodio, la reabsorción de agua y del tono vascular.
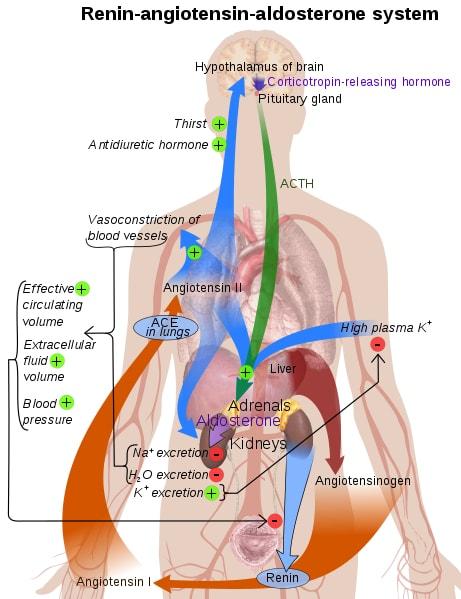
Los órganos involucrados en el sistema son los riñones, los pulmones, el sistema vascular y el cerebro.
En casos donde la presión arterial disminuye, distintos sistemas actúan. A corto plazo, se observa la respuesta de los barorreceptores, mientras que el sistema RAAS es el responsable de la respuesta ante situaciones crónicas y a largo plazo.
Índice del artículo
El sistema renina – angiotensina – aldosterona es el encargado de responder antes condiciones adversas de hipertensión, fallos a nivel del corazón y enfermedades relacionadas con los riñones.
Una serie de estímulos, como disminución de la presión sanguínea, la beta activación o la activación por las células de la mácula densa en respuesta a una disminución de la carga de sodio, causa que ciertas células especializadas (yuxtaglomerulares) secreten la renina.
En estado normal, estas células secretan prorenina. Sin embargo, tras de recibir el estímulo, la forma inactiva de prorenina es escindida y pasa a renina. La fuente principal de renina se encuentra en el riñón, donde su expresión es regulada por las células mencionadas.
Según los estudios en distintas especies – desde los humanos y perros hasta los peces – el gen de la renina ha sido altamente conservado en el curso de la evolución. Su estructura es similar a la del pepsinógeno, una proteasa que, según esta evidencia, podrían tener un origen en común.
Una vez que la renina entra en la circulación sanguínea, actúa sobre su blanco: angiotensinógeno. Esta molécula es producida por el hígado y se encuentra constantemente en el plasma. La renina actúa mediante la escisión del angiotensinógeno en la molécula angiotensina I – la cual es fisiológicamente inactiva.
Específicamente, la renina en su estado activo escinde un total de 10 aminoácidos ubicados en el N-terminal del angiotensinógeno, para la producción de la angiotensina. Nótese que este sistema, el factor limitante es la cantidad de renina que exista en el torrente sanguíneo.
El gen que codifica para el angiotensinógeno humano está localizado en el cromosoma 1, mientras que en el ratón está en el cromosoma 8. Distintos homólogos de este gen está presente en distintos linajes de vertebrados.
La conversión de la angiostensina I a la II es mediada por una enzima conocida como ACE (angiotensin converting enzyme). Esta se encuentra principalmente en el endotelio vascular de órganos específicos, como los pulmones y los riñones.
La angiotensina II tiene sus efectos en el riñón, en la corteza adrenal, en las arteriolas y en el cerebro por la unión a receptores específicos.
Aunque la función de estos receptores no ha sido totalmente dilucidada, se intuye que pueden participar en la producción de la vasodilatación por medio de la generación de ácido nítrico.
En el plasma, la angiotensina II tiene una vida media de solo unos pocos minutos, en donde las enzimas encargadas de degradar péptidos la escinden en la angiotensina III y IV.
En el túbulo proximal de riñón, la angiotensina II se encarga de incrementar el intercambio de sodio y H. Esto se traduce en un aumento de la reabsorción del sodio.
Un incremente de los niveles de sodio en el cuerpo tienden a incrementar la osmolaridad de los fluidos sanguíneos, llevando a un cambio en el volumen de la sangre. Así, se incrementa la presión arterial del organismo en cuestión.
La angiotensina II también actúa en la vasoconstricción del sistema de arteriolas. En este sistema, la molécula se une a receptores acoplados a proteína G, desencadenando una cascada de mensajeros secundarios que resultan en una vasoconstricción potente. Este sistema causa el incremento de la presión sanguínea.
Finalmente, la angiotensina II también actúa a nivel del cerebro, produciendo tres efectos principales. Primero, se une la región del hipotálamo, donde estimula las sensaciones de sed, para incrementar la toma de agua por parte del sujeto.
Segundo, estimula la liberación de la hormona diurética. Esto se traduce en el incremento de la reabsorción de agua, por la inserción de canales de acuaporinas en el riñón.
Tercero, la angiotensina disminuye la sensibilidad de los barorreceptores, disminuyendo la respuesta al incremento de la presión sanguínea.
Esta molécula también actúa a nivel de la corteza adrenal, específicamente en la zona glomerulosa. Acá, se ve estimulada la liberación de la hormona aldosterona – una molécula de naturaleza esteroidea que causa un incremento de la reabsorción de sodio y la excreción del potasio en los túbulos distales de las nefronas.
La aldosterona trabaja por medio de la estimulación de la inserción de canales luminales de sodio y proteínas basolaterales sodio potasio. Este mecanismo lleva al incremento de la reabsorción del sodio.
Este fenómeno sigue la misma lógica que el mencionado anteriormente: lleva al incremento de la osmolaridad de la sangre, incrementando la presión del paciente. Sin embargo, hay ciertas diferencias.
Primero, la aldosterona es una hormona esteroidea y la angiotensina II no. Como resultado, esta funciona por medio de la unión a receptores del núcleo y de la alteración de la transcripción de genes.
Por ello, los efectos de la aldosterona pueden tomar horas – o incluso días – para manifestarse, mientras que la angiostensina II actúa rápidamente.
El funcionamiento patológico de este sistema puede llevar al desarrollo de enfermedades como la hipertensión – llevando al incremento de la circulación sanguínea en situaciones inadecuadas.
Desde la perspectiva farmacológica, el sistema es manipulado con frecuencia en el manejo de fallas cardíacas, hipertensión, diabetes millitus e infartos. Ciertas drogas, como enalapril, losartan, espironolactona, actúan para disminuir los efectos del RAAS. Cada compuesto posee un mecanismo de acción particular.
- Chappell, M. C. (2012). The Non-Classical Renin-Angiotensin System and Renal Function. Comprehensive Physiology, 2(4), 2733.
- Grobe, J. L., Xu, D., & Sigmund, C. D. (2008). An intracellular renin-angiotensin system in neurons: fact, hypothesis, or fantasy. Physiology, 23(4), 187-193.
- Rastogi, S. C. (2007). Essentials of animal physiology. New Age International.
- Sparks, M. A., Crowley, S. D., Gurley, S. B., Mirotsou, M., & Coffman, T. M. (2014). Classical Renin-Angiotensin system in kidney physiology. Comprehensive Physiology, 4(3), 1201-28.
- Zhuo, J. L., Ferrao, F. M., Zheng, Y., & Li, X. C. (2013). New frontiers in the intrarenal renin-angiotensin system: a critical review of classical and new paradigms. Frontiers in endocrinology, 4, 166.
