Medicamentos para la esquizofrenia (típicos y atípicos)
Los medicamentos para la esquizofrenia utilizados principalmente para su tratamiento son los fármacos antipsicóticos o neurolépticos. Como todos los psicofármacos, cuando se ingieren, los antipsicóticos producen modificaciones específicas en el cerebro.
Concretamente, suelen actuar sobre la dopamina, la serotonina y la histamina. La actividad química principal de los antipsicóticos radica en el bloqueo de los receptores de distintos neurotransmisores. De este modo, permiten reducir el nivel de excitación cerebral.
Este factor explica la eficacia de estos fármacos en la reducción de síntomas típicos de la psicosis como los delirios y las alucinaciones. Al reducir la cantidad de neurotransmisores activos en el cerebro, la sintomatología positiva se reduce.
Sin embargo, no todos los tipos de antipsicóticos presentan las mismas características ni realizan los mismos efectos sobre el cerebro. Concretamente, hoy en día encontramos dos tipos principales de neurolépticos: los antipsicóticos típicos y los antipsicóticos atípicos.
Índice del artículo
Los antipsicóticos típicos, también conocidos como antipsicóticos de primera generación o antipsicóticos convencionales, son una clase de medicamentos neurolépticos que se desarrollaron a mediados del siglo pasado.
Fueron diseñados para el tratamiento de las psicosis, especialmente de la esquizofrenia, aunque también pueden ser fármacos adecuados para intervenir episodios maníacos, agitación u otro tipo de alteraciones emocionales.
Dentro de los antipsicóticos clásicos se puede diferenciar dos tipos de medicamentos: los neurolépticos de baja potencia y los neurolépticos de alta potencial.
El primer grupo está compuesto por la clorpromazina, la prometazina, la tiroidazina y la leveomepromazina. El segundo, incluye la fluefenazina, el haloperidol, la trifluoperazina y la pimozida.
El mecanismo de acción de estos fármacos se basa en cuatro vías distintas: la vía mesocortical, la vía mesolímbica, la vía nigroestriada y la vía tuberoinfundibular.
Vía mesocortical
La vía mesocortical se asocia con síntomas neurocogntivos y trastornos en la modulación de emociones y afectividad. Los antipsicóticos clásicos bloquean esta vía, por lo que su consumo puede provocar efectos negativos como apatía, aplanamiento afectivo o deterioro neurocognitivo.
Vía mesolímbica
La vía mesolímbica por su parte está involucrada en la fisiopatología de los síntomas positivos (delirios y alucinaciones) de la esquizofrenia.
Los antipsicóticos clásicos bloquean los receptores de la dopamina, hecho que permite reducir el exceso de esta sustancia a nivel cerebral, y reducir los síntomas psicóticos.
Vía nigroestriada
Los antipsicóticos clásicos bloquean los receptores de dopamina (D2) en la vía nigroestriada. Este factor está fuertemente asociado con un mayor riesgo de experimentar síntomas extrapiramidales como rigidez muscular, falta de equilibrio o pérdida de control en los movimientos.
Vía tuberoinfundibular
La dopamina actúa como factor inhibidor de la prolactina. De este modo, el bloqueo de los receptores D2 que realizan los antipsicóticos típicos facilitan su liberación en la glándula pituitaria.
Debido a los efectos secundarios que provocan los antipsicóticos clásicos y a que estos solo sirven para tratar los síntomas positivos de la esquizofrenia (y no los negativos), el uso de estos medicamentos ha sido claramente superado por los antipsicóticos atípicos.
Sin embargo, hoy en día se siguen utilizando estos medicamentos. De hecho, en el mercado se encuentran disponibles ocho tipos distintos de fármacos antipsicóticos clásicos. Estos son:
Flufenazina
La flufenazina es un fármaco antipsicótico que se presenta en forma de tabletas o de líquido para administrarse por vía oral. Suele tomarse dos o tres veces al día.
Resulta un medicamento poco utilizado hoy en día debido a sus efectos secundarios. Los principales son: malestar estomacal, somnolencia, debilidad o cansancio, ansiedad, insomnio, pesadillas, sequedad de boca, piel sensible al sol y alteraciones del apetito.
Trifluoperazina
Este medicamento se presenta en forma de tabletas y suele consumirse una o dos veces al día. Se utiliza principalmente para tratar los síntomas de la esquizofrenia y ocasionalmente para intervenir episodios de ansiedad.
Los efectos secundarios de este fármaco también son numerosos. Su consumo puede provocar somnolencia, mareos, visión borrosa, boca seca, congestión nasal, náuseas, dificultades para orinar, estreñimiento, cambios en el apetito, dificultades para dormir, dolores de cabeza, debilidad o cansancio extremo entre otros.
Mesoridazina
La mesoridazina se usa para el tratamiento de la esquizofrenia, la agitación, la ansiedad, la tensión, la hiperactividad y la falta de cooperación. Se puede consumir tanto mediante tabletas como en forma líquida.
El concentrado líquido debe diluirse antes de consumirse. Así mismo, debido al malestar estomacal que provoca el medicamento, suele recomendarse tomarlo con alimentos o leche.
Su consumo puede provocar somnolencia, vómitos, diarrea, estreñimiento, cefalea, aumento de peso y agitación.
Clorpromazina
Es un antipsicótico clásico de baja potencia, y fue uno de los medicamentos más utilizados en el tratamiento de los síntomas de la esquizofrenia durante el siglo pasado.
Hoy en día su consumo se encuentra mucho más reducido debido a sus efectos secundarios y a la baja eficacia que presenta para intervenir los síntomas negativos de la enfermedad.
No obstante, varias personas con esquizofrenia siguen siendo tratadas hoy en día con clorpromazina.
Tioridazina
Es otro fármaco antipsicótico de baja potencia. Se ha utilizado durante muchos años como tratamiento de los síntomas positivos de la esquizofrenia.
Sin embargo, este medicamento puede causar un tipo de irregularidad grave de los latidos del corazón. Hecho que puede incluso ocasionar la muerte súbita.
Por este motivo, hoy en día se desaconseja su uso como fármaco antipsicótico, ya que existen otros medicamentos eficaces que presentan menos factores de riesgo.
Haloperidol
El haloperidol es el medicamento antipsicótico clásico más conocido, y el fármaco que se ha utilizado con mayor abundancia para el tratamiento de la esquizofrenia. De hecho, hasta la aparición de los antipsicóticos atípicos, el haloperidol era el fármaco principal para el tratamiento de los trastornos psicóticos.
Se puede tomar tanto a través de tabletas como mediante inyección, y actúa para disminuir la excitación anormal del cerebro. A parte de la esquizofrenia, también se usa para tratar problemas conductuales graves, como la conducta agresiva y explosiva o la hiperactividad.
Es uno de los antipsicóticos más potentes pero su consumo puede originar efectos secundarios como visión borrosa, pérdida de apetito, estreñimiento, acidez estomacal, falta de expresión en el rostro, movimientos incontrolables en los ojos, cambios de humor o disminución de la capacidad sexual.
Tiotixeno
El tiotixeno se presenta en forma de cápsulas. Se utiliza para tratar síntomas de la esquizofrenia, pero a diferencia de otros fármacos, la Administración de Alimentos y Medicamentos (FDA) no ha autorizado su uso para el tratamiento de problemas de conducta.
Así mismo, se desaconseja este medicamento como tratamiento en personas con síndromes demenciales, ya que incrementa la probabilidad de fallecimiento.
Molindona
Este fármaco presenta elevadas similitudes con el tiotixeno. Se usa para el tratamiento de síntomas de la esquizofrenia pero se desaconseja para intervenir alteraciones de conducta y síndromes demenciales.
Así mismo, el uso de la molindona se encuentra notablemente limitado hoy en día debido a sus efectos secundarios.
La somnolencia, el aumento de salivación, las dificultades para orinar, la falta de expresión en el rostro, la depresión, los cambios en la menstruación y el deseo sexual, y la disminución de la habilidad para caminar son los más importantes.
Loxapina
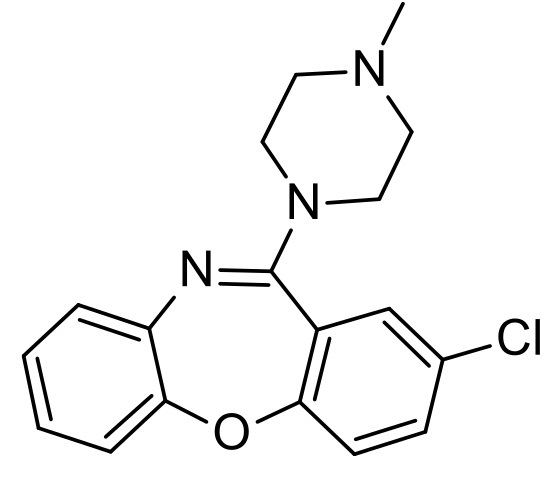
Finalmente, la loxapina es un antipsicótico típico que anteriormente se utilizaba para el tratamiento de los síntomas positivos de la esquizofrenia.
No obstante, la larga lista de efectos secundarios que origina su consumo, y la nula eficacia en el tratamiento de los síntomas negativos de la enfermedad hacen que hoy en día prácticamente no se utilice este medicamento.
Los antipsicóticos atípicos o de nueva generación son medicamentos antipsicóticos que presentan ciertas diferencias respecto a los típicos. Estas diferencias les convierten en mejores opciones terapéuticas para el tratamiento de la esquizofrenia.
Los antipsicóticos atípicos, a diferencia de los típicos, inhiben los receptores D2 de forma específica. De este modo, presentan una menor propensión a producir síntomas extrapiramidales.
Los antipsicóticos atípicos presentan la ventaja de no producir un aumento en la secreción de prolactina, hecho que sí se presencia con la administración de antipsicóticos convencionales.
Los antipsicóticos atípicos, a diferencia de los típicos, también bloquean receptores de serotonina. Por este motivo, presentan una mayor eficacia para controlar los síntomas negativos de la esquizofrenia.
Se ha evidenciado que los nuevos antipsicóticos pueden ser eficaces en pacientes que no responden correctamente frente al tratamiento con antipsicóticos convencionales.
Por este motivo, estos medicamentos son los que se utilizan con mayor frecuencia en la actualidad. Tanto para intervenir los síntomas de la esquizofrenia (positivos y negativos) como para tratar episodios de ansiedad, agitación o hiperactividad.
La eficacia que presentan estos fármacos en el tratamiento de los dos tipos de síntomas de la esquizofrenia ha motivado una clara preferencia por los antipsicóticos atípicos frente a los antipsicóticos clásicos.
Así mismo, la reducción de los efectos extrapiramidales, una de las principales desventajas de los antipsicóticos, también ha contribuido a incrementar el interés científico hacia estos medicamentos.
En este sentido, la investigación sobre los antipsicóticos atípicos está en pleno auge, cada vez se utilizan más estos fármacos y hoy en día resultan vitales para intervenir la esquizofrenia.
En la actualidad, se presencian cinco tipos principales de antipsicóticos atípicos que se utilizan con mucha frecuencia. Estos son:
Clozapina
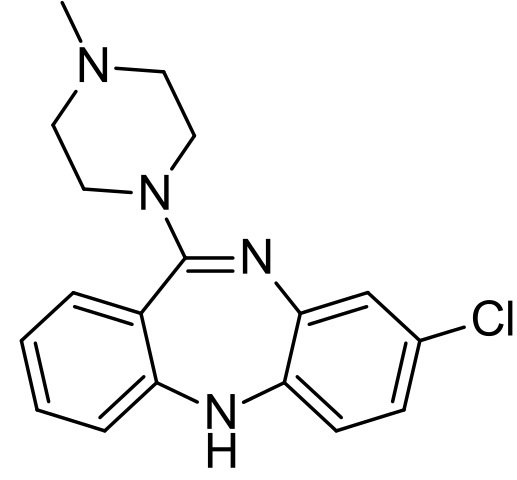
La clozapina fue el primer fármaco antipsicótico atípico que se desarrolló. De hecho, su diseño puso de manifiesto la eficacia del mecanismo de acción y de los efectos de este tipo de fármacos, hecho que destapó el interés hacia estos nuevos antipsicóticos.
Fue creado a finales de la década de los 50 del siglo anterior y sus características principales fueron: baja tasa de efectos adversos neurológicos extrapiramidales y mayor eficacia frente a los antipsicóticos típicos en el tratamiento de la esquizofrenia.
No obstante, la clozapina también presenta importantes efectos adversos. Su consumo puede provocar una fuerte sedación, aumento de peso, disminución de la presión arterial e incremento de triglicéridos en la sangre.
De este modo, en la actualidad la clozapina resulta un medicamento de segunda opción debido a su toxicidad y a los efectos secundarios que presenta.
Sus principales indicaciones radican en el tratamiento de sujetos con esquizofrenia que no responden a otros antipsicóticos atípicos, y a individuos con esquizofrenia que presentan graves síntomas extrapiramidales.
A parte de la esquizofrenia, también se puede usar para el tratamiento de trastornos delirantes, episodios maníacos y depresivos graves, y enfermedades como el Parkinson y la Demencia por Cuerpos de Lewy que cursan con delirios o alucinaciones.
Risperidona
La risperidona es otro de los antipsicóticos atípicos altamente utilizados en la actualidad. Es vendido comercialmente como Risperdal y se utiliza de forma frecuente como tratamiento para la esquizofrenia.
Así mismo, la Food and Drug Administration (FDA) también ha autorizado su uso para intervenir el trastorno bipolar, los trastornos autistas, los ataques de pánico, el trastorno obsesivo-compulsivo, el síndrome de Tourette y depresiones graves.
No obstante, su consumo puede provocar efectos secundarios como aumento de peso, discinesia, acatisia, falta de energía, disfunción sexual, eyaculación retrógrada, ansiedad o insomnio.
Olanzapina
La olanzapina es un fármaco altamente utilizado para el tratamiento de la esquizofrenia, el trastorno bipolar y episodios depresivos severos.
Estructuralmente se asemeja mucho a la clozapina, aunque presenta una mayor afinidad por los receptores de serotonina que por los receptores de dopamina.
Así mismo, a diferencia de la mayoría de antipsicóticos, la olanzapina presenta una mayor afinidad para los receptores de la histamina y los muscarínicos.
Es considerada como uno de los fármacos antipsicóticos más eficaces, aunque su consumo también origina efectos secundarios como ganancia de peso, impotencia o insomnio.
Quetiapina
Finalmente, la quetiapina es un neuroléptico atípico que se comercializa bajo el nombre de Seroquel. Se utiliza para el tratamiento de la esquizofrenia y los trastornos bipolares.
Presenta una elevada eficacia en el tratamiento de estas enfermedades, por lo que se ha establecido como uno de los medicamentos de primera elección. Así mismo, presenta la ventaja de ocasionar un rango limitado de efectos secundarios.
- Gutierrez Suela F. “Tratamiento actual con antipsicóticos de la esquizofrenia” Farm Hosp 1998;22:207-12.
- Antispicóticos atípicos. ¿Ventajas sobre los convencionales?” Boletin terapéutico Andaluz. 2002. vol. 18, nº 4: 12-15.
- Alberdi J, Castro C, Vazquez C. “Guias clínicas 2005. Esquizofrenia” Fisterra.com Tratamiento precoz esquizofrenia en Guias GEOPT (grupo expertos optimización tratamiento esquizofrenia).
- Bernardo M et al. “Consenso español sobre la terapia electroconvulsiva TEC”. Documento de la Sociedad Española de Psiquiatria. Revisado 2-7-1999.
- Lieberman RP et al. “Esquizofrenia y otros trastornos psicóticos.PSA-R Autoevaluación y actualización en psiquiatria”. 2000. pp 12-69.
- San Emeterio M, Aymerich M, Faus G et al. “Guía de práctica clínica para la atención del paciente esquizofrénico” GPC 01/2003. Oct. 2003.
- Mayoral F. “ Intervención temprana en la esquizofrenia” En “Guia GEOPTE 2005” Grupo GEOPTE. Pp 189-216
