Glándulas de Brunner: características, histología, funciones, patologías
Las glándulas de Brunner son glándulas del duodeno que tienen la función de secretar un líquido alcalino como respuesta al estímulo parasimpático. Situadas en la capa submucosa de la pared del duodeno, son glándulas acinotubulares con conductos curvos y extremos ramificados que desembocan en las criptas de Lieberkühn a través de la muscularis mucosae.
Estas glándulas son responsables de la mayor parte de la secreción del jugo intestinal, un líquido claro con abundante moco que contiene bicarbonato y una hormona llamada urogastrona, que es un factor de crecimiento epidérmico humano y un inhibidor de la secreción gástrica de HCl.
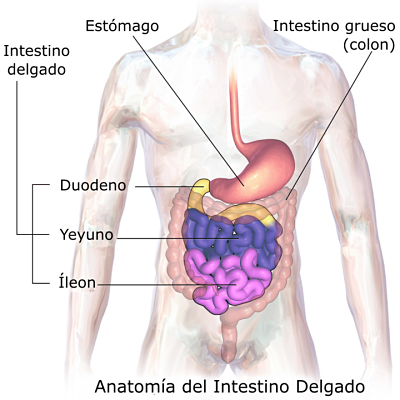
Esta secreción diluye y neutraliza el contenido gástrico ácido que se vacía en el duodeno. El duodeno es el segmento más corto del intestino delgado, con unos 25 cm de largo, el cual conecta el estómago con el yeyuno.
La estimulación vagal parasimpática (colinérgica) estimula la secreción de las células en las glándulas de Brunner, aumentando la producción de moco y líquido que se vierte al duodeno. La ingestión de alimentos irritantes (físicos o químicos) también estimula la secreción en dichas glándulas.
Existen múltiples patologías que afectan la función del duodeno al afectar las glándulas de Brunner, ya que este recibe las secreciones pancreáticas y biliares a través de los conductos pancreáticos y colédoco, respectivamente.
Índice del artículo
Las glándulas de Brunner fueron descritas originalmente como glándulas duodenales por el entomólogo Carl Brunner von Wattenwyl (1823-1914) en 1888. Sin embargo, actualmente son identificadas como glándulas submucosas, con una estructura y función similar a las glándulas pilóricas en el estómago.
La estructura celular de estas glándulas solo ha sido descrita en conejillos de indias y felinos. Mientras que en el conejillo de indias las células de dichas glándulas tienen la estructura típica de glándulas secretoras, en los gatos estas parecen más unas glándulas serosas.
Algunos médicos sugieren que las glándulas de Brunner en los humanos son muy similares a las de conejillos de indias. Sin embargo, también presentan algunas características de glándulas serosas, como en los felinos.
Por tanto, puede considerarse que las glándulas de Brunner en los seres humanos están en una categoría “intermedia” entre las de ambos tipos de animales.
Las características generales de las glándulas de Brunner en los mamíferos son:
– Morfología típica de glándulas exocrinas tubulares en espiral o ramificadas.
– Longitud aproximada de 1 a 3 mm.
– Abundante contenido de orgánulos citosólicos.
– Gránulos pequeños y secretores en la región apical.
– Secreciones viscosas, ricas en carbohidratos y con escasas o inexistentes enzimas digestivas.
En la porción proximal del duodeno, cerca de su unión con el estómago, estas glándulas son muy abundantes y su densidad va disminuyendo a medida que se aproximan al extremo distal del duodeno.
Las glándulas de Brunner son especialmente abundantes en la mucosa y la submucosa que se encuentra rodeando la musculatura duodenal en el intestino delgado.
Estas tienen forma tubular y se ramifican de una forma muy comprimida a lo largo de los epitelios del duodeno y el yeyuno. Todas las células de estas glándulas tienen la forma típica de los ácinos glandulares.
Las células de estas glándulas están especializadas en la secreción de sustancias; tienen forma de ductos agrupados en cúmulos arboriformes que terminan en poros especializados para la secreción.
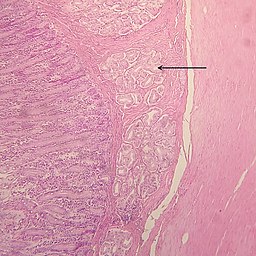
Algunos médicos catalogan estas glándulas como una de las glándulas exocrinas pluricelulares más importantes y abundantes dentro del cuerpo humano, ya que están encargadas de la secreción de moco, de pepsinógeno y de la hormona urogastrona en respuesta a agentes ácidos.
Diversos estudios han demostrado que estas glándulas disminuyen su cobertura del intestino delgado de forma progresiva, inversamente proporcional a la edad (mientras más años, menos glándulas).
En infantes se estima que las glándulas ocupan un 55% del duodeno y en personas mayores de 50 años solo ocupan un 35% de la superficie del intestino.
Las glándulas de Brunner se activan en respuesta a sustancias ácidas en el duodeno y diferentes investigaciones han encontrado que la hormona secretina es un potente activador de sus mecanismos de secreción. Sin embargo, aún no se entienden con certeza los mecanismos que disparan su activación.
Las glándulas de Brunner son responsables de neutralizar la acidez de los jugos gástricos, por tanto, el moco y las sustancias alcalinas como el bicarbonato que estas secretan son uno de los mecanismos principales para la protección del intestino frente a las elevadas concentraciones de ácido clorhídrico (HCl).
La hormona urogastrona, secretada por las glándulas de Brunner, tiene efectos inhibitorios sobre la secreción de los ácidos en el estómago. La secreción de esta hormona es sensible al consumo excesivo de alcohol, por lo que las personas alcohólicas usualmente sufren de irritaciones en el páncreas.
La urogastrona tiene un efecto estimulante sobre la musculatura lisa que permite los movimientos peristálticos de las paredes del intestino encargados del desplazamiento del bolo alimenticio en toda su longitud.
El moco secretado por dichas glándulas, por otra parte, lubrica el interior del intestino delgado para que se pueda dar dicho movimiento.
Las patologías provocadas por afecciones en las glándulas de Brunner van desde las hiperplasias por hiperestimulación hasta la formación de tumores o neoplasias.
De estas patologías, las más comunes son producto del recrecimiento excesivo de las glándulas, conocidos como “adenomas de las glándulas de Brunner”. Estas no muy frecuentes y tampoco letales, ya que representan aproximadamente el 0.008% de todas las autopsias estomacales examinadas.
Existen patologías relacionadas con estas glándulas que implican la proliferación o recrecimiento excesivo de las mismas y estas han sido clasificadas en tres grupos:
Se produce en pacientes con úlceras en el duodeno, generalmente por una hiperestimulación de las glándulas que segregan ácidos gástricos al estómago, lo que termina en una hiperacidificación e inflamación aguda del duodeno.
Esta enfermedad es la más frecuente en las glándulas de Brunner y produce un recrecimiento de los nódulos glandulares pequeños en la región del duodeno proximal. Los recrecimientos generalmente son tumores pequeños.
Es una lesión localizada en un único tumor, con tamaños alrededor de los 4 cm. Los pólipos celulares afectados generalmente se encuentran pediculados y están asociados con duodenitis o inflamación del duodeno.
- Friend, D. S. (1965). The fine structure of Brunner’s glands in the mouse. The Journal of cell biology, 25(3), 563-576.
- Henken, E. M., & Forouhar, F. (1983). Hamartoma of Brunner’s gland causing partial obstruction of the ileum. Journal of the Canadian Association of Radiologists, 34(1), 73-74.
- Hol, J. W., Stuifbergen, W. N. H. M., Teepen, J. L. J. M., & van Laarhoven, C. J. H. M. (2007). Giant Brunner’s Hamartomas of the Duodenum and Obstructive Jaundice. Digestive surgery, 24(6), 452-455.
- Marcondes Macéa, M. I., Macéa, J. R., & Tavares Guerreiro Fregnani, J. H. (2006). Estudio cuantitativo de las Glándulas de Brunner en la Submucosa Duodenal Humana. International Journal of Morphology, 24(1), 07-12.
- Rocco, A., Borriello, P., Compare, D., De Colibus, P., Pica, L., Iacono, A., & Nardone, G. (2006). Large Brunner’s gland adenoma: case report and literature review. World Journal of Gastroenterology: WJG, 12(12), 1966.
- Stening, G. F., & Grossman, M. I. (1969). Hormonal control of Brunner’s glands. Gastroenterology, 56(6), 1047-1052.
- Yadav, D., Hertan, H., & Pitchumoni, C. S. (2001). A giant Brunner’s gland adenoma presenting as gastrointestinal hemorrhage. Journal of clinical gastroenterology, 32(5), 448-450.
