¿Qué es la cascada de coagulación? Factores y etapas
La cascada de la coagulación es un conjunto de reacciones enzimáticas sucesivas intercaladas en el proceso de cierre y cicatrización de las heridas producidas en las paredes de los vasos. Pueden llegar a producir pérdidas sanguíneas importantes que comprometan la integridad del organismo.
El restañado de las heridas vasculares y la detención del sangrado se integran en un proceso global al cual se le da el nombre de hemostasia. Este se inicia con un conjunto de reacciones destinadas a la producción de un tapón plaquetario o “trombo blanco” que cubra rápidamente la herida y obstaculice la salida de la sangre.
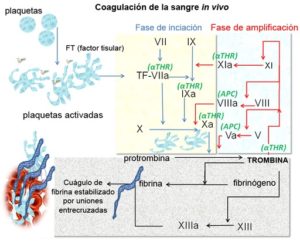
Este proceso inicial se denomina hemostasia primaria, pero la consistencia y estabilidad del tapón que se forma de manera casi inmediata deben ser mejoradas mediante depósitos de fibrina y la producción de un “trombo rojo”, que resultan precisamente de la cascada de coagulación, que viene entonces a constituir la llamada hemostasia secundaria.
El proceso de la coagulación se da en una serie de etapas sucesivas de activación secuencial de unos factores enzimáticos que se encuentran en forma inactiva. En un paso inicial se activa un factor que luego, con otros elementos, se constituye en complejo activador de otro factor y así sucesivamente.
Índice del artículo
Se denominan factores de la coagulación a unas sustancias que en su mayor parte se encuentran presentes en el plasma sanguíneo o que hacen su aparición durante el proceso y participan en alguna etapa del mismo. Por lo general, se trata de enzimas en su forma inactiva.
Los factores reciben sus nombres propios, que muchas veces los relacionan con la función que cumplen en la cascada, pero también se designan, en su forma inactiva, con el nombre genérico “factor” seguido de un número romano que lo identifica y que puede ir desde el I hasta el XIII (Ia hasta el XIIIa, si se trata de factores activados).
Los cuatro primeros factores se nombran más por sus nombres “propios” que por los de su nomenclatura “romana”. Así, el factor I es el fibrinógeno, el II es la protrombina, el III la tromboplastina o factor tisular y el IV el calcio iónico.
El resto de factores se conoce más por su numeral romano (V, VI no existe, VII, VIII, IX, X, XI, XII y XIII). Además de los señalados habría que incluir el cininógeno de alto peso molecular (HMW), la precalicreína, la calicreína y los fosfolípidos plaquetarios, factores para los cuales no hay identificación “romana”.
La cascada de la coagulación se cumple en tres etapas sucesivas que incluyen: la fase de activación, la fase de coagulación y la retracción del coágulo.
Esta incluye un conjunto de pasos que concluyen con la formación de un complejo de activación de la protrombina (Xa, Va, Ca++ y fosfolípidos). La conversión del factor X en factor X activado (Xa, enzima proteolítica que convierte la protrombina en trombina) es aquí el paso crítico.
La activación del factor X puede producirse por dos vías distintas: una llamada vía externa y la otra vía interna, según que la sangre salga del vaso y se ponga en contacto con tejido extravascular o que el proceso se active dentro del vaso sin que la sangre salga del mismo.
En la vía externa o sistema extrínseco de activación, la sangre sale del vaso y se pone en contacto con tejido cuyas células lesionadas liberan tromboplastina o factor tisular (FT ó III) que al unirse al factor VII lo activan y constituyen junto con él, el Ca++ y los fosfolípidos tisulares o plaquetarios, un complejo de activación del factor X.
En la vía interna o sistema intrínseco, cuando el factor XII contacta superficies cargadas negativamente como el colágeno de la pared vascular, o el vidrio, si se trata de sangre en un tubo de ensayo, se activa y pasa a factor XIIa, para lo cual colaboran la calicreína y el cininógeno HMW.
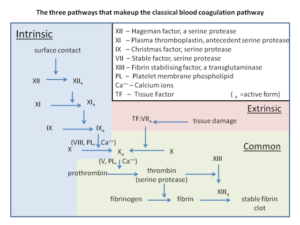
El factor XIIa activa proteolíticamente al factor XI que pasa a Factor XIa y que a su vez activa al factor IX. El factor IXa junto con el factor VIIIa, el Ca++ y fosfolípidos plaquetarios constituye un complejo de activación del Factor X.
Es evidente que el resultado final de ambas vías de activación es la formación de un complejo que, aunque distinto en cada caso (FT, VIIa, Ca++ y fosfolípidos para la vía externa y IXa, VIIIa, Ca++ y fosfolípidos para la interna), cumple la misma función de conversión del factor X en factor X activado.
La fase de activación concluye pues con la conformación del complejo Xa, Va, Ca++ y fosfolípidos, al cual se le conoce como complejo activador de la protrombina.
Esta se inicia cuando el complejo activador de protrombina convierte la protrombina en trombina, enzima proteolítica entre cuyas funciones está la descomposición del fibrinógeno del plasma y liberar de él monómeros de fibrina que formarán después polímeros de dicho péptido.
Al principio, los polímeros de fibrina se unen entre sí mediante uniones electrostáticas no covalentes, y van formando una red inestable y no bien consolidada, pero la trombina producida activa al factor XIII y este XIIIa promueve la formación de enlaces covalentes que estabilizan la red y consolidan el coágulo.
Al principio la coagulación ocurre con lentitud relativa, pero la trombina producida actúa como un mecanismo de retroalimentación positivo, acelerando la activación de los factores V, VIII y XI, con lo cual la cascada de la vía intrínseca procede más rápido, incluso sin la participación del factor XII.
Esto significa que aun cuando la cascada de la coagulación se haya iniciado por la activación de la vía extrínseca, la trombina termina reclutando también al mecanismo intrínseco al activar al factor XI en ausencia del factor XIIa.
El proceso de coagulación ocurre fundamentalmente sobre el tapón plaquetario. Además, durante la formación de la red de fibrina quedan atrapadas plaquetas que se unen a la fibrina. Las plaquetas tienen un aparato contráctil que al activarse van acercando y haciendo más estrecho el contacto entre las fibras de fibrina.
La retracción del coágulo es como un proceso de “exprimido” que expulsa el líquido, pero que por lo general deja atrapadas en la red a las células sanguíneas, especialmente hematíes o glóbulos rojos, lo que le da al trombo una coloración de la cual deriva el nombre de “trombo rojo”.
El líquido expulsado ya no es plasma, puesto que carece de fibrinógeno y de los demás factores de coagulación que han sido consumidos durante el proceso. Se le da más bien el nombre de suero.
- Bauer C and Walzog B: Blut: ein Flüssiges Organsystem, in: Physiologie, 6th ed; R Klinke et al (eds). Stuttgart, Georg Thieme Verlag, 2010.
- Ganong WF: Circulating Body Fluids, in: Review of Medical Physiology, 25th ed. New York, McGraw-Hill Education, 2016.
- Guyton AC, Hall JE: Hemostasis and Blood Coagulation, in: Textbook of Medical Physiology , 13th ed, AC Guyton, JE Hall (eds). Philadelphia, Elsevier Inc., 2016.
- Jelkman W:Blut, in: Physiologie des Menschen mit Pathophysiologie, 31 th ed, RF Schmidt et al (eds). Heidelberg, Springer Medizin Verlag, 2010.
- Pries AR, Wenger RH and ZakrZewicz A: Blut, In: Physiologie, 4th ed; P Deetjen et al (eds). München, Elsevier GmbH, Urban & Fischer, 2005.
