Plasmodium falciparum: qué es, características, ciclo de vida, síntomas
¿Qué es el Plasmodium falciparum?
Plasmodium falciparum es un protista unicelular del grupo de los protozoos. El género Plasmodium cuenta con más de 170 especies descritas. Algunas de estas especies pueden llegar a ser parásitos de aves, reptiles y mamíferos incluyendo al humano, causando la malaria.
Cuatro especies de Plasmodium parasitan al humano: Plasmodium falciparum, P. malariae, P. ovale y P. vivax. Plasmodium falciparium fue descrita por Williams H. Welch en 1897 y la nombró Haematozoon falciparum. Posteriormente, fue incluida dentro del género Plasmodium.
Plasmodium falciparum es causante de la fiebre maligna terciaria. Este es uno de los tipos de malaria o paludismo más mortales, médicamente grave. Es causante de al menos el 50% de los casos de infecciones maláricas o palúdicas.
Características del Plasmodium falciparum
– Se encuentran ubicados taxonómicamente dentro del filo Sporozoa o Apicomplexa. Se caracterizan por formar esporas en su ciclo vital y por presentar un complejo apical. Este complejo apical secreta moléculas que permiten la entrada a la célula a parasitar.
– También presentan sexualidad por singamia (fecundación, o fusión de dos gametos haploides), no presentan cilios y la mayoría de las especies son parásitas.
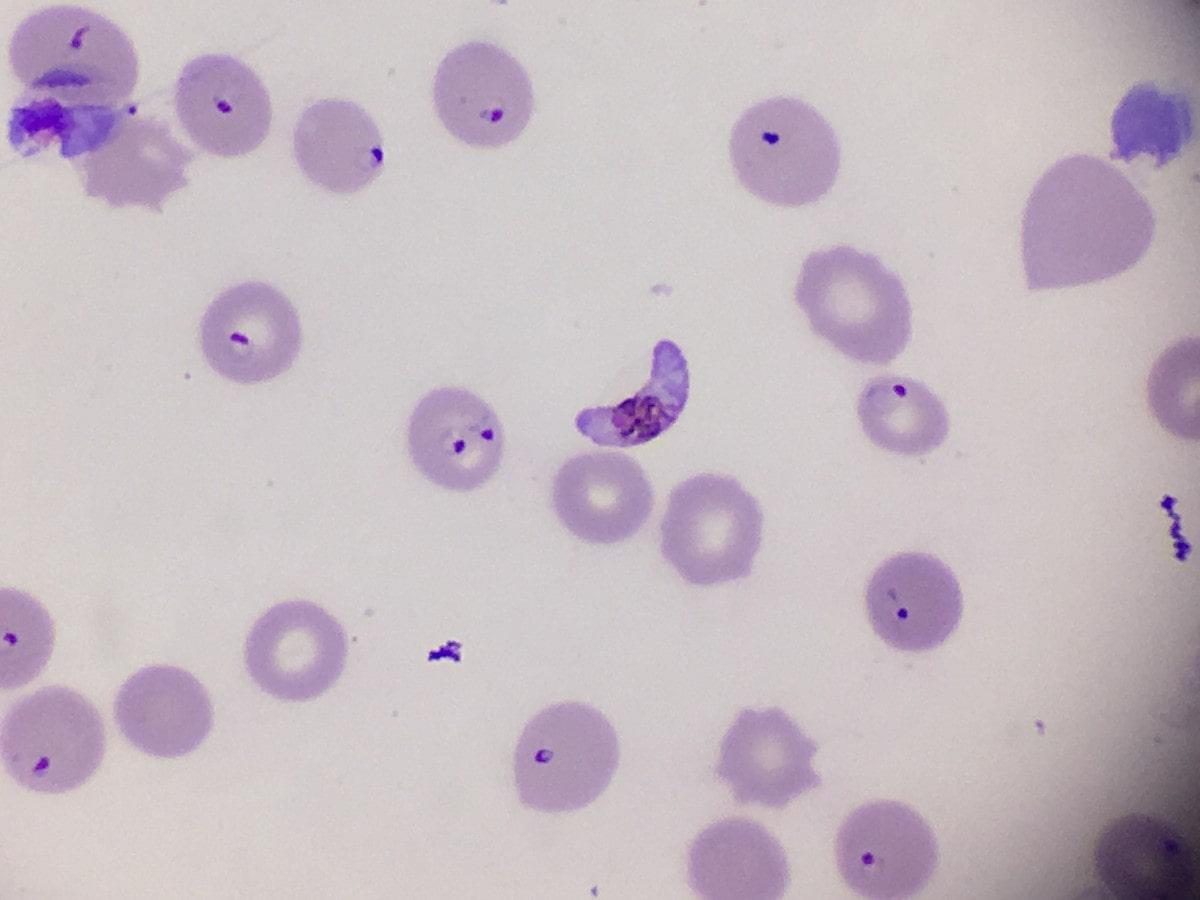
– Algunas de las características que diferencian a P. falciparum de otras especies pueden observarse en los diferentes estadios que presentan en la sangre. Por ejemplo, en la fase anillo estos presentan un citoplasma delicado, con 2 puntos cromáticos. En la fase de gametocito, por su parte, tienen forma de bastones incurvados.
Morfología del Plasmodium falciparum
En general
De forma general, los Plasmodium forman cuatro fases de desarrollo en el ser humano: esquizontes hepáticos, trofozoítos, esquizontes y gamontos o gametocitos intraeritrocíticos. Además, presentan tres etapas de desarrollo en mosquitos: oocinetos, oocistos y esporozoítos.
En seres humanos
Los esquizontes hepáticos aparecen como grupos de pequeños cuerpos basófilos localizados dentro de los hepatocitos del huésped. Miden entre 40-80 μm de diámetro cuando maduran.
Los estadios intraeritrocíticos consisten en pequeños trofozoítos con forma de anillo, que miden entre 1 y 2 μm de diámetro. Los esquizontes amorfos multinucleados pueden medir hasta 7 u 8 μm de longitud. Y los micro – (♂) y macro – (♀) gametocitos, que varían en longitud desde los 7 hasta 14 μm.
Otras características morfológicas que los distingue de otros protozoarios, es que durante su desarrollo en seres humanos los microgametocitos tienen un núcleo más grande y difuso, mientras que los macrogametocitos tienen un citoplasma de tinción más oscura.
En mosquitos
Durante el desarrollo de los Plasmodium en mosquitos, los microgametos son largos y delgados, de entre 15-25 μm de longitud. Los oocinetos móviles son de 15-20 x 2-5 μm. Los oocitos ovales pueden llegar a medir hasta 50 μm de diámetro en la superficie exterior.
Plasmodium falciparum
La morfología de esta especie de parásito varía dependiendo de su estadio en la sangre. En este caso se empleará la descripción morfológica de esta especie cuando se desarrolla en seres humanos:
- Anillo: citoplasma delicado, con 1-2 pequeños puntos cromáticos, a veces presenta formas de encaje.
- Trofozoítos: difícilmente son observados en sangre periférica. En esta etapa el citoplasma es compacto y tienen pigmento oscuro.
- Esquizontes: los esquizontes son células madres que se reproducen asexualmente por merogonia y producen merozoítos en su interior. Rara vez son observados en sangre periférica, presentan de 8-24 merozoítos pequeños. Tienen pigmento oscuro aglutinado en una masa.
- Gametocito: tiene forma de bastón de extremos incurvados, el macrogametocito presenta cromatina en masa única, mientras que en el microgametocito es difusa y el pigmento es de tono oscuro.
Ciclo de vida
El protozoario Plasmodiumfalciparum tiene un ciclo de vida bastante complejo. En el hospedero humano presenta una fase asexual o esquizogonia, y en el mosquito vector una breve fase sexual que es obligatoria.
En el ser humano, la infección comienza con la picadura de la hembra del mosquito del género Anopheles infectada. Con la picadura se introduce en el torrente sanguíneo las formas del parásito denominadas esporozoítos.
Estos circulan por corto tiempo en la sangre, posteriormente penetran en las células hepáticas y se transforman en esquizontes tisulares.
Los esquizontes provocan la ruptura celular de los hepatocitos. La lisis celular permite la liberación de entre 10.000 y 30.000 merozoítos que infectarán a los glóbulos rojos.
En el interior de los glóbulos rojos, los merozoítos van a madurar a los estadios de anillo, trofozoíto y de esquizonte eritrocítico. Una vez ha madurado el esquizonte, provoca la ruptura del eritrocito y libera merozoítos.
Los merozoítos liberados invadirán a otros glóbulos rojos y algunos de ellos también sufrirán un proceso de diferenciación en formas sexuales.
Una vez alcanzada la diferenciación, reciben el nombre de microgametocitos y macrogametocitos. Estos últimos son los estadios infectantes para el mosquito vector.
Una vez que los micro y macrogametocitos penetran en el intestino medio de Anopheles, maduran y ocurre la fertilización de gametos. El cigoto resultante es móvil y recibe el nombre de oocineto.
El oocineto va a transformarse en un ooquiste (quiste de un parásito apicomplexo). El ooquiste contiene el producto de la división meiótica y mitótica de un único cigoto y da lugar a los esporozoítos.
Los esporozoítos invaden las glándulas salivares del mosquito, desde donde podrán infectar a un nuevo ser humano cuando el mosquito se alimente.
Síntomas
Generales
La sintomatología aparece de 8 a 12 días después de la infección, siendo vagos durante 3 a 4 días. Los primeros síntomas que se observan son dolor corporal, dolor de cabeza moderado, fatiga y anorexia.
Posteriormente, se agudizan los síntomas con fiebre, dolor de cabeza severo, náuseas, vómitos y dolor epigástrico. Estos episodios exhiben una periodicidad de menos de 48 horas.
Malaria cerebral
La malaria cerebral causada por Plasmodium falciparium ocurre cuando los capilares y vénulas cerebrales están bloqueados por eritrocitos infectados. Estos bloqueos causan pequeñas hemorragias que aumentan rápidamente de tamaño.
Los síntomas de esta infección incluyen comportamiento anormal, ataques de fiebre y escalofríos. También ocurren cambios en el nivel de conciencia, coma, presión elevada del líquido cefalorraquídeo (LCR) y rigidez clásica de descerebración asociada con la hipoglucemia.
A menudo hay secuelas neurológicas, como hemiparesia, ataxia cerebral, ceguera cortical, hipotonía, retraso mental, espasticidad generalizada o afasia.
Tratamiento
Principal
La Organización Mundial de la Salud (OMS) considera que el fármaco llamado cloroquina es el tratamiento indicado para eliminar las formas sanguíneas de Plasmodium falciparum. También se recomienda el uso de primaquina para eliminar los gametocitos de esta especie.
Cloroquina y primaquina deben ser administradas juntas por tres días. Del cuarto al séptimo día, solo se debe administrar primaquina. En casos de infecciones mixtas, el tratamiento de cura radical será de catorce días.
Este tratamiento consiste en cloroquina y primaquina los tres primeros días. Del cuarto al catorceavo día, se debe suministrar solo primaquina.
Otros medicamentos
Constantemente han sido reportados casos de malaria o paludismo producidos por Plasmodium falciparum que muestran resistencias a los fármacos. Esto ha llevado a proponer nuevos tratamientos y ajustes de estos.
Ejemplo de ello es la combinación de artesunato y mefloquina en una sola tableta para el tratamiento de infecciones sin complicaciones producidas por P. falciparum.
Referencias
- Comparación de especies de Plasmodium que causan malaria en humanos. Recuperado de mcdinternational.org
- H. Fujioka, M. Aikawa (1999) The malaria parasite and lifecycle. En: M. Wahlgren, P. Perlmann editors. Malaria molecular and clinical aspects. Amsterdam: Harwood Academic Publishers.
- M. Chavatte, F. Chiron, A. Chabaud, I. Landau (2007) Probable speciations by “host-vector ‘fidelisation''”: 14 species of Plasmodium from Magpies. Parasite.
- J. Zarocostas (2010) Malaria treatment should begin with parasitological diagnosis where possible, says WHO. British Medical Journal.
