Angina de Vincent: síntomas, causas, tratamiento, pronóstico
La anginadeVincent es una gingivitis aguda, ulcerativa, perforante y necrotizante, caracterizada por dolor, destrucción tisular, mal olor (halitosis) y formación de una pseudomembrana blanco-grisácea que cubre las ulceraciones.
La angina de Vincent también se conoce como “boca de trinchera”, “enfermedad de las trincheras” (probablemente por ser una patología presente en algunos soldados en la Primera Guerra Mundial), “enfermedad de Vincent”, “angina pseudomembranosa”, “gingivitis ulceronecrosante aguda” y “angina fusoespiroquetal”.
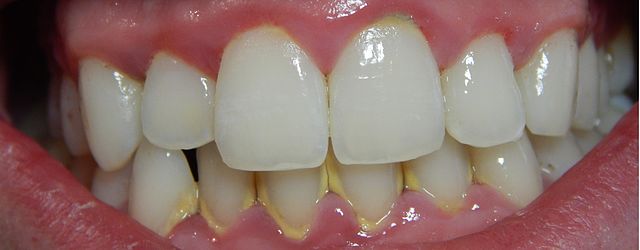
Las lesiones de la angina de Vincent pueden diseminarse e involucrar a la mucosa bucal, los labios, la lengua, las amígdalas y la faringe. Puede provocar dolor dental, fiebre, mal sabor en la boca y linfadenopatías en el cuello. No es una condición contagiosa.
Se presenta con más frecuencia entre la segunda y tercera década de la vida, particularmente en el contexto de una pobre higiene oral, escorbuto, pelagra o malnutrición, tabaquismo o mascar tabaco, situaciones de estrés psicológico intenso, insomnio severo y debilidad del sistema inmune.
En los países pobres con altas tasas de desnutrición, esta enfermedad afecta un rango más amplio de población, incluyendo niños pequeños, sobre todo aquellos que se encuentran desnutridos en las zonas más pobres.
El término “angina” es una palabra latina utilizada para describir el dolor agudo y asfixiante, el cual describe el dolor que se presenta en esta enfermedad.
Índice del artículo
Esta enfermedad ha sido observada y descrita por siglos. Xenophon, en el siglo IV a. C., describió que algunos soldados griegos presentaban dolor en la boca y mal aliento. Hunter, en 1778, describió la enfermedad para diferenciarla del escorbuto (avitaminosis C) y de la periodontitis crónica.
Jean Hyacinthe Vincent, un médico francés del instituto Pasteur de París, describió una infección fusoespiroquetal de la faringe y de las amígdalas palatinas que causa una faringitis y una amigdalitis pseudomembranosas. Más tarde, en 1904, Vincent describió al mismo microorganismo como causante de la gingivitis úlcero-necrotizante.
La utilización del término “boca de trinchera” se debe a que la enfermedad fue observada frecuentemente en los soldados del frente de guerra en la Primera Guerra Mundial. Para la época se pensó que, en parte, se debía al extremo estrés psicológico al que estaban expuestos esos soldados.
Esta misma condición se observó en los civiles durante los períodos de bombardeo, personas que estaban lejos del frente de guerra y que tenían dietas relativamente buenas, asumiéndose que el estrés psicológico era un factor importante relacionado con la enfermedad.
A finales de 1980 y principios de 1990 se describió una enfermedad periodontal, observada en pacientes afectados de forma severa con SIDA y estrictamente relacionada con el HIV, dándosele el nombre de “periodontitis asociada al HIV”.
Actualmente se sabe que esta asociación con el HIV/SIDA se debe al estado de inmunosupresión de estos pacientes, y que la elevada prevalencia de la angina de Vincent es compartida con los pacientes que padecen de otras enfermedades asociadas a depresión del sistema inmune.
La angina de Vincent es una infección común no contagiosa de las encías que aparece de manera repentina y se clasifica como una enfermedad periodontal necrotizante. El dolor característico de las encías presente en esta enfermedad lo diferencia de las periodontitis crónicas, que raras veces son dolorosas.
En etapas iniciales los pacientes pueden referir una sensación de presión u opresión alrededor de los dientes. Luego aparece la sintomatología franca de manera rápida. Tres signos y/o síntomas son necesarios para hacer el diagnóstico, estos son:
1- Dolor intenso de las encías.
2- Sangramiento profuso de las encías que puede presentarse espontáneamente o por estímulos insignificantes.
3- Papilas interdentales inflamadas y ulceradas, con tejido necrótico, que se ha descrito como “úlceras perforantes” y presencia de pseudomembranas blanco grisácea que cubren las ulceraciones.
Otra sintomatología que puede estar presente es el mal aliento (halitosis), el mal sabor de boca, descrito como “sabor metálico”, malestar general, fiebre, etc. Algunas veces pueden aparecer nódulos dolorosos en el cuello (linfadenopatías).
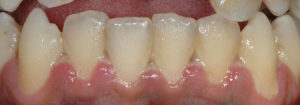
El dolor está muy bien localizado en las zonas de lesión. Las reacciones sistémicas son mucho más pronunciadas en los niños y dolores mucho más intensos con lesiones más profundas se observan en pacientes con HIV/SIDA o con trastornos que cursan con debilitamiento del sistema inmune.
Las lesiones pueden extenderse en la mucosa bucal, en la lengua, los labios, las amígdalas y la faringe. Generalmente en las amígdalas las lesiones suelen ser unilaterales.
La gingivitis necrotizante o enfermedad de Vincent forma parte de un amplio espectro de enfermedades llamadas “enfermedades periodontales necrotizantes”, de las cuales es la menor en su rango, ya que existen estadios más avanzados como la periodontitis necrotizante, la estomatitis necrotizante y en el extremo más grave está el cancrum oris o cáncer oral.
Los principales microorganismos involucrados como causantes de la angina de Vincent son bacterias anaeróbicas como los bacteroides y las fusobacterias; también se ha descrito la participación de espiroquetas, borrelias y treponemas.
Algunos autores lo describen como una sobrepoblación de microorganismos que crecen y se multiplican, fomentado por una mala higiene bucal, por fumar y por una pobre alimentación, aunado a trastornos debilitantes, principalmente estrés o enfermedades que debilitan el sistema inmune.
Se trata de una infección oportunista que ocurre en un fondo o deterioro local del sistema de defensa del huésped. La zona de lesión desde la superficie hacia zonas más profundas se ha descrito en varias capas como: zona bacterial, zona rica en neutrófilos, zona necrótica y zona espiroquetal.
Aunque el diagnóstico es usualmente clínico, también está indicado efectuar un frotis para demostrar la presencia de fusoespiroquetas, leucocitos y ocasionalmente sangre. Esto permite hacer el diagnóstico diferencial con otras patologías muy parecidas, pero de origen viral.
El tratamiento en la fase aguda consiste en remover o desbridar el tejido muerto o necrótico e irrigar la zona lesionada. Higienizar la cavidad oral usando enjuagues bucales antisépticos y medicación para el dolor de aplicación local o sistémica.
Si existe sintomatología general como fiebre malestar general etc. o diseminación de las lesiones hacia zonas colindantes, está indicado el uso de antibióticos como el metronidazol. Mejorar la higiene bucal y proveer una alimentación balanceada es indispensable para prevenir la recurrencia.
Si la infección no se trata rápidamente se puede producir una destrucción periodontal y se puede diseminar como una estomatitis necrotizante en los tejidos vecinos de la mucosa oral, lengua, labios, amígdalas y faringe e inclusive puede afectar el hueso mandibular.
Como ya se indicó, esta condición se puede ver favorecida y es especialmente peligrosa en pacientes con debilidad del sistema inmune. La progresión de la enfermedad a estadios más avanzados puede provocar severas deformaciones.
Si el paciente es tratado adecuadamente y a tiempo y además se introduce una buena higiene bucal y una adecuada nutrición, el proceso revierte y cicatriza sin ninguna secuela importante, por lo que tiene buen pronóstico.
- American Academy of Periodontology (1999). “Consensus report: Necrotizing Periodontal Diseases”. Ann. Periodontol. 4 (1): 78. doi:10.1902/annals.1999.4.1.78
- Behrman, R., Kliegman, R., & Arwin, A. (2009). Nelson Textbook of Pediatrics 16 ed. W.
- Carlson, D. S., & Pfadt, E. (2011). Angina de Vincent y angina de Ludwig: dos infecciones orales peligrosas. Nursing (Ed. española), 29(5), 19-21.
- Scully, Crispian (2008). Oral and maxillofacial medicine: the basis of diagnosis and treatment (2nd ed.). Edinburgh: Churchill Livingstone. pp. 101, 347. ISBN 9780443068188.
- Wiener, C. M., Brown, C. D., Hemnes, A. R., & Longo, D. L. (Eds.). (2012). Harrison’s principles of internal medicine. McGraw-Hill Medical.
